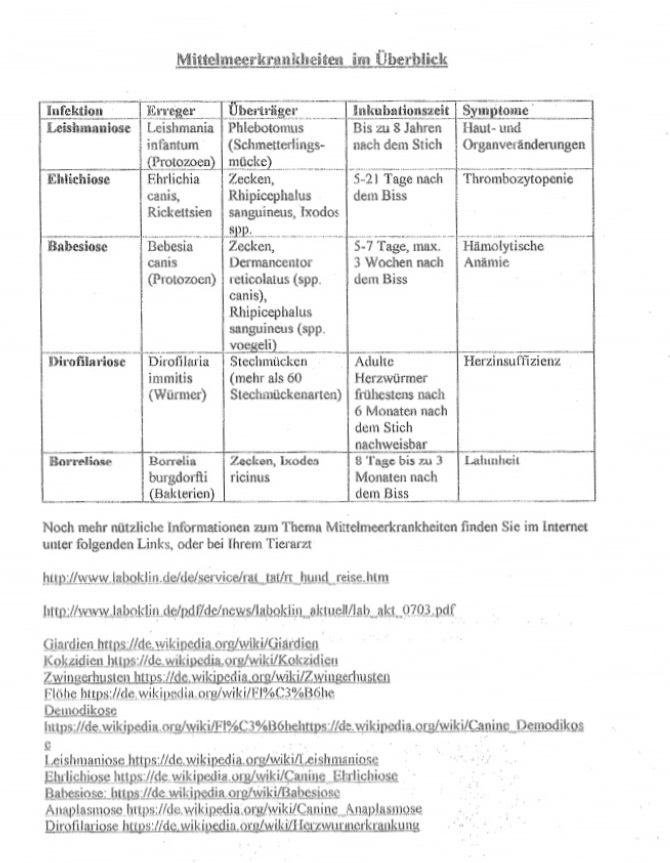
Mittelmeerkrankheiten
Mittelmeererkrankungen
- Überblick
- 1. Alphabetischer Überblick
Mittelmeererkrankungen laufen unter dieser Sammelbezeichnung, weil sie insbesondere in den südlichen Ländern vorkommen und dort aufgrund der klimatischen Bedingungen eine starke Verbreitung haben.
- Anaplasmose – Übertragung durch Zecken – Angriff auf die Granulozyten
- Babesiose – Übertragung durch braune Hundezecke und Auwaldzecke
- Borreliose – Übertragung durch Zecken – Mittelmeererkrankung in Form des Rückfallfiebers
- Drofilariose (=Herz-/Lungenwurmerkrankung) – Übertragung durch verschiedene Stechmücken
- Ehrlichiose – Übertragung durch Zecken – Angriff auf die Monozyten
- Leishmaniose – Übertragung durch Sandmücken, Deckackt, Bluttransfusion von krankem Tier – verschiedene Formen – Schädigung der inneren Organe (Leber/Niere/Milz)
- Rickettsiose – Übertragung der Bakterien Rickettsien durch Zecken, Milben, Läuse oder Flöhe – auch bezeichnet als Mittelmeerfleckfieber
- Mittelmeererkrankungen – Nachweis
Sämtliche Mittelmeererkrankungen werden über ein großes Blutbild je nach Herkunftsland des Tieres überprüft. – Hierbei werden die Einzelbestandteile des Blutes auf Antikörper/Titer überprüft und mit den wissenschaftlich bekannten Blutwerten hierfür abgeglichen.
Ebenfalls von Bedeutung ist die Tatsache, dass eine Übertragung der Erkrankung ihres Hundes auf Sie als Halter und ihre Kinder in direkter Form auszuschließen ist. Hierzu müsste es zu einem direkten Blutaustausch zwischen Mensch und Hund kommen. Dies ist für den Regelfall auszuschließen. Sollten Sie irgendwelche Fragen zu Erkrankungen Ihres bei/von uns vermittelten Hundes haben, so sprechen Sie uns bitte darauf an! Unsere Teammitglieder verfügen über tiefgreifendes eigenes Erfahrungswissen betreffend Mittelmeerkrankheiten und stehen Ihnen hierfür jederzeit gerne als Ansprechpartner zur Verfügung.
Wichtig ist die Konsultation eines Tierarztes, der Erfahrung mit Mittelmeererkrankungen hat. – Wir empfehlen eventuelle Fragen über den Verein Parasitus Ex e.V. abzuklären. Kontakt:
Telefon: 02208 770998
Telefax: 02208 7579844
E-Mail: info@parasitosen.de
Der Verein Parasitus Ex e.V. verfügt über fundiertes Spezialwissen und kann Ihnen auch jederzeit bei der Suche nach einem geeigneten Tierarzt in Ihrer Region behilflich sein.
- Mittelmeererkrankungen bei Fellini e. V.
Wichtig für Sie als künftiger Adoptant ist es zu wissen, dass Fellini e.V. alleine Untersuchungen betreffend die Leishmaniose für Ihren künftigen Liebling auf Vereinskosten vornimmt.
Die anderen genannten Mittelmeererkrankungen sind in der Praxis in den mit uns zusammen arbeitenden Institutionen bislang nur gelegentlich vorgekommen.
Sollten Sie den Wunsch haben eine der anderen genannten Erkrankungen (d.h. neben Leishmaniose) vor Ausreise testen zu lassen, so ist dies auf Ihre Kosten jederzeit möglich. Die Kosten belaufen sich auf EUR 30,00 je Erkrankung.
Anaplasmose
Auch granulozytäre Ehrlichose
Fieberhafte Allgemeinerkrankung, Erbrechen, Durchfall, Gewichtsverlust
Kleine Blutergüsse – stecknadelgroß an vielen Körperstellen
Nasenbluten
Rickettsien- Infektion
Blutbild – Anaplasmen Antikörper
Inkubationszeit: 2 – 20 Tage
Nachweis über Immunfluoreszenztest – Antikörpernachweis im Blut ab 1 Monat nach Infektion.
Antibiotikum Doxycyclin –
Bei schweren Formen Bluttransfusion
Günstige Prognose für Heilung bei rechtzeitiger Behandlung. Verbreitung wo die Holzbockzecke vorkommt. Hierzu zählen die Länder England, Schweden, Dänemark, Norwegen, Holland, Deutschland, Österreich, Schweiz, Frankreich, Nordspanien, Norditalien, Polen, Ungarn, Tschechische Republik, Bulgarien, Slowenien und Kroatien. Deutschland liegt mitten in diesem Verbreitungsgebiet.
Babesiose
Auch als Hundemalaria bekannt.
Stark beeinträchtigtes Allgemeinempfinden, Apathie, Mattigkeit, Fieber, blasse Schleimhäute, Lähmungen,
Bewegungsstörungen, abmagern, Milz und/oder Leberwerte nicht im Normbereich, manchmal Hautveränderungen
Labordiagnostik im Blutbild – Babesientiter = Nachweis v. Antikörpern
Titer < 14 = keine Babesiose
Titer 14 bis<19 Grenzbereich = unklarer Befund
Titer > 19 positiver Befund
Inkubationszeit: 5-28 Tage
Vorbeugend mit Advantix Spot on-Präparat. Wirkstoff: Permethrin – Achtung: Wird nicht von allen Hunden vertragen.
Gute Behandlungs-/Heilungschance im Anfangsstadium. D.h. bei frühzeitiger Feststellung.
Subkutane Injektionen von Imidocarb-Dipropionat, ein Kohlenwasserstoff- Präparat.
Bei erkrankten Tieren liegt die Menge bei 0,25 ml/10kg Körpergewicht
Die Leber- und Nierenwerte des Hundes sind genau zu beobachten und für die Behandlung zu kontrollieren. – Deshalb die niedrigen Mengen des Präparates bezogen auf das Körpergewicht.
Babesiose – Erreger unterscheiden sich nach Herkunftsland des Hundes.
Borreliose
Fieber, Müdigkeit, Appetitlosigkeit, Wechselnde oder unklare Lahmheiten des Hundes oder Gelenkentzündungen mit Schwellungen
Bluttest insbesondere heute über das Vorhandensein von Antikörpern Borreliose-Immunoblot (Blutuntersuchung): Oder über das C6-Peptid oder über DNA Kettenreaktionen. Blutserumuntersuchungen
Hautbiopsien des Tiers.
Inkubationszeit:
3 – 40 Tage nach Infektion.
Titer von 1:64 werden als fraglich hinsichtlich einer Infektion angesehen., Titer ab 1:128 gelten als positiv.
Da klinische Befunde häufig nicht eindeutig auf die Erkrankung hinweisen, ist die Bewertung des Titers besonders wichtig.
Antibiotika, nämlich Tetrazykline (10-22 mg/kg KGW), Amoxicillin (11-22 mg/kg KGW) oder Doxycyclin (5 mg/kg KGW) 2 x täglich über mindestens 14 Tage.
Die Erkrankung kann auch lange Zeit ohne äußere Kennzeichen vorhanden sein und erst nach mehreren Infektionen äußerlich erkennbar auftreten.
Stadium I: Hautausschlag mit Rötung um den Zeckenstich in 70% der Fälle
Stadium II: Organschäden
Stadium III: Lyme Gelenkentzündungen.
Positive Ergebnisse weisen auf Erkrankung hin – negative Ergebnisse schließen die Erkrankung leider nicht aus.
Dirofilariose (Herzwurmerkrankung)
allgemeine Schwäche, Atemnot (=Dyspnoe) bei Belastung, Husten, Kurzatmigkeit, Ohnmachtsanfälle (=Synkopen), geringgradige Anämie und Gewichtsverlust zählen
Mikroskopische Analyse,
Erregernachweis im Blut, Antigennachweise im Blutserum.
Erwachsene Herzwürmer können bis zu 30 cm lang werden und die Blutgefäße verstopfen.
Abhängig vom Stadium der Erkrankung.
medikamentöse Therapie mit verschiedenen Wurmmitteln. – Gefahr für Veränderung der Lage von Blutgefäßen durch Absterben der Würmer. Advocate. Zusätzliche Verwendung von Antiallergika-Mitteln. Fortgeschrittene Herzwurmerkrankung (z.B. auch in der Lunge) – Operative Entfernung der Würmer.
Lange Entwicklungszeit der Erkrankung ist für die Diagnose unbedingt zu berücksichtigen( 6 ½ – 7 Monate bis zum Auftreten klinischer Symptome.
Prophylaxe mit Nervengiften möglich.
Achtung: Für Collies, deren Mischlinge, Bobtails und Shelties darf der Wirkstoff Ivermectin wg Unverträglichkeit nicht verwendet werden. Übertragung im Mutterleib möglich.
Ehrlichiose
Fieber, Appetitmangel, Schläfrigkeit, Lymphknotenschwellung, verminderte Anzahl Blutplättchen, Nasenbluten, Zahnfleischbluten, Kleine Blutergüsse – stecknadelgroß an vielen Körperstellen. Chronische Fälle mit Hornhauttrübung und Nierenschäden.
Direkter Erregernachweis nur in der akuten Phase möglich. Indirekter Erregernachweis über Antikörper.
Titer, Immunfluroeszenz Menge von Antikörpern oder über Enzyme Nachweis der Antikörper
Behandlung mit Antibiotika
in schweren Fällen eben-
falls wie bei Babesiose Imidocarb-Dipropionat, ein Kohlenwasserstoffpräparat.
Dosierung: 0,25 ml/10 kg Körpergewicht. Subkutane Injektion
Symptome der Ehrlichiose ähneln vielfach denen der Anaplasmose. – Verlauf der Ehrlichiose ist schwerwiegender als der, der Anaplasmose.
In der chronischen Phase Überprüfung der Blutwerte alle 6-12 Monate.
Achtung: Schleimhautreizung durch Antibiotika. Gabe der Medikamente stets mit Fressen zur Vermeidung der Reizungen.
Giardiose
Durchfall, Magenkrämpfe, starke Blähungen, Erbrechen Appetitverlust, Fieber, Gewichtsverlust(Welpe)
Kotuntersuchung mit Giardien-Nachweis.
Antiwurmmittel – wie Febendazol oder Metronidazol.
Hinweis ist ein gelblich verfärbter Kot mit fauligem/ranzigem Geruch. Hygiene der Umgebung beachten wg. Neuansteckung (Waschen von Decken und Kissen bei 65 Grad, Einsatz von Wasserdampf. Ernährung whd. Erkrankung kohlehydratarm ohne Milchprodukte.
Hepatozoonose = Verbeißen/
verschlucken von Zecken
Meist geringe Symptome – im akuten Stadium wiederkehrendes Fieber, Durchfall, Schläfrigkeit, Teilnahmslosigkeit, Nasen-/Augenausfluss, Lymphknotenschwellung.
Inkubationszeit: 2-4 Wochen. Direkter Erregernachweis im Blut. Kettenreaktion der Enzyme- Nachweis über ungerinnbares Blut (EDTA-Blut).
Die meisten Hunde haben keine Symptome und benötigen keine Behandlung. Antibiotika –Therapie über Sulfonamide im Frühstadium. In schweren Fällen wiederum Imidocarb-Dipropionat, ein Kohlenwasserstoff- Präparat.
Häufig vorkommende Co-Infektion parallel zu Anaplasmose, Ehrlichiose Negative Ergebnisse im Winter sollten im Frühjahr nachgetestet werden.
Leishmaniose
Häufig: geschwollene Lymphgefäße, Hautausschlag vorkommend: extremes Krallenwachstum, Krallenbett-Entzündung, Gewichtsverlust, Appetitlosigkeit, Blutarmut, Bindehautentzündung – Störung der Nierenfunktion, Lahmheit, Durchfall
Inkubationszeit: 1 – 3 Monate, Entwicklung kann aber auch Jahre (bis zu 7) andauern. Antikörper-Titer- Bestimmung Enzyme:
<7 – negativ
>12 positiv <7 <12 Grauzone – Bei Titern in der Grauzone 1/2jährliche Nachuntersuchung
Direkter Erregernachweis aus nässenden Hautverletzungen oder Knochenmarkbiopsie.
Eine Heilung der Leishmaniose ist nicht möglich.
Sie ist eine chronische Erkrankung.
Ein an Leishmaniose erkrankter Hund kann bei/mit Behandlung oder
bei gutem eigenen Immunsystem ein
normales Lebensalter erreichen. Das Medikament ist Allopurinol wachstumshemmend Leishmanien – Dauergabe (preisgünstig).
Medikamente mit abtötender Wirkung: Miltefosin, Glucantime (Kurzzeitanwendung über
2-4 Wochen.
Hunde mit niedrigem Titer können in Intervallen behandelt werden.
Ergebnisse können verfälscht sein durch Kreuzreaktionen bei Vorliegen von Babesiose oder Ehrlichiose.
Es ist auf eine purinarme Ernährung zu achten zur Vermeidung von Harnsteinen und zur Schonung von Leber und Niere.
Einsatz von Immunmodulatoren zur Stärkung der zellulären Immunreaktion.
Vorbeugende Impfprophylaxe. – Keine Vermeidung der Infektion.
Reisen in Leishmaniosegebiete in der Flugphase der Sandmücke vermeiden (März – Oktober).
Dämmerungsaufenthalte von Hunden vermeiden – 1 Stunde vor/nach Sonnenauf-/Untergang.
Bitte nehmen Sie bei Fragen zur Indikation ihres Hundes in jedem Falle mit uns oder mit Parasitus Ex Kontakt auf. Wir helfen Ihnen in jedem Falle weiter!
Rickettsiose
Meist milde Symptome beim Hund.
Teilweise treten flächige Haut-veränderungen mit typischen flüssigkeitsgefüllten Pusteln im Bauchbereich auf, die Umgebung dieser Pusteln ist oft wund und gerötet.
Bei weiteren Infektionen (=Co-Infektionen) schwerere Verläufe mit Fieber, Lymphknotenschwellungen, Wasseransammlungen (=Ödem) und Lahmheiten.
Blutserumuntersuchung per Mikroskop mit Antikörpernachweis.
Bei akuten Erkrankungen erfolgt die Gabe von Antibiotika – siehe Anaplasmose/Ehrlichiose.
Ein wichtiges Augenmerk ist auf vorhandene Co-Infektionen zu richten.
Rickettsien kommen in Italien häufiger vor.
Leishmaniose – Ein zahnloses Schreckgespenst
Wegen der von uns gewählten Überschrift werden eine Menge Menschen laut aufschreien. Fassungslos wird man uns vorwerfen, dass wir Leishmaniose verharmlosen.
Das tun wir aber nicht.
Leishmaniose ist eine Erkrankung, die unbehandelt zum Tod führen kann.
Das ist aber bei vielen anderen Krankheiten genau so der Fall.
Warum also wird gerade bei Leishmaniose so eine Panik und Hysterie verbreitet.
Ganz ehrlich, wir wissen es nicht.
Vielleicht sehen wir uns einfach mal gemeinsam an, was Leishmaniose eigentlich ist.
Am Anfang ist die Sandmücke
Im Internet gibt es jede Menge Seiten, die ausführlich erklären, was Leishmaniose ist.
Wer’s also ganz genau wissen will, den möchten wir bitten einfach mal zu Googlen.
Wir wollen uns auf eine vereinfachte und laienhafte Erklärung beschränken.
Leishmanien sind einzellige Parasiten. Es gibt sie in verschiedenen Varianten (Stämmen). Sie werden ausschließlich durch den Stich der Sandmücke übertragen.
Früher gab es Sandmücken nur im tropischen und subtropischen Klima – Leishmaniose war also eine klassische Tropenerkrankung.
Das hat sich geändert.
Sandmücken wurden in fast 90 Ländern überall auf der Welt nachgewiesen.
Auch bei uns in Deutschland !
Das heißt, Leishmaniose ist ein Thema, das ALLE Hundehalter interessieren sollte – nicht nur die, die einen „Importhund“ haben oder mit ihrem Hund in den sonnigen Süden in Urlaub fahren.
Auch ein Hund, der Deutschland niemals verlassen hat, kann Leishmaniose bekommen.
Was tun Leishmanien?
Die Leishmanien – LM’s – nisten sich im Knochenmark, den Lymphknoten, der Leber und in der Milz ein.
Hier können sie viele, viele Jahre sitzen, ohne dass überhaupt irgendetwas wirklich Gravierendes passiert.
Man muss also unterscheiden, ob der Hund lediglich infiziert, oder tatsächlich erkrankt ist.
Wir nennen gerne den menschlichen „Herpesvirus“ als Vergleich.
Das hinkt natürlich, hilft aber LM zu veranschaulichen.
Viele Menschen tragen den „Herpesvirus“ in sich, aber er bricht nicht aus. Erst in Stresssituationen (Eheproblemen, Ärger im Job, auch Ekel kann Stress auslösen, andere Krankheiten die den Körper stressen, etc…) fangen die Lippen an zu blühen.
Ähnlich ist es auch bei LM.
Stress, Ärger, neue Situationen, Futterumstellung, Krankheit, etc. kann einen Leishmaniose Schub auslösen.
Befindet sich der Hund in einem stressfreien Umfeld, fühlt sich wohl und ist auch sonst in einer guten, gesundheitlichen Verfassung, so ist der Ausbruch von LM relativ selten.
Wenn LM tatsächlich ausbricht, kann man mit einem (preiswerten!!!) Medikament aus der Humanmedizin (Allopurinol gegen Gicht) relativ gut behandeln.
Die typischen Symptome wie: überlanges Krallenwachstum, „ausgefranste Ohren“, „Brillenbildung“, Nasenbluten, rapider Gewichtsverlust, eitrige Hautgeschwüre, Gelenkschmerzen, Durchfall, Lahmheit, etc., sind im Regelfall in den Griff zu kriegen.
Wobei es natürlich Ausnahmen von der Regel gibt.
Diese wollen wir weder verschweigen noch beschönigen.
Nicht bei jedem Hund hilft Allopurinol. Dann gibt es weitere Medikamente, auf die man zurück greifen kann.
Also nicht die Hoffnung aufgeben.
Auch wenn mal LM nicht heilen, die Leishmanien also nicht komplett vernichten kann, so hat der Hund doch die Chance auf ein gutes, langes Leben.
Wo ist das Problem?
Das Problem liegt daran, dass Leishmaniose erkannt werden muss.
Viel zu viele Tierärzte hierzulande haben sich noch nicht ausreichend über LM informiert.
Noch immer heißt es: Gibt’s bei uns nicht.
Wenn der Hund nie im Ausland war, kann’s das nicht sein.
Dann wird gegen dieses ein Pillchen verschrieben.
Gegen jenes ein Wässerchen.
Die Medikamente stressen den Hundekörper zusätzlich und die Leishmanien haben leichtes Spiel.
Schließlich ist der Hund so geschwächt, dass jede Hilfe zu spät kommt.
Das muss nicht sein.
Wenn Sie als Hundehalter Ihren Tierarzt auf Leishmaniose ansprechen, wird bei ihm (hoffentlich) der Groschen fallen und Ihrem Hund wird geholfen.
Es ist halt wie bei jeder anderen Krankheit auch. Man muss sie erkennen.
Die Tests
Und wie kriege ich raus, dass mein Hund Leishmaniose hat?
Das ist genau der Knackpunkt.
Die ganzen Testverfahren sind alles – aber nicht sicher.
Leishmanien sind im Blut nicht nachweisbar. Lediglich Antikörper.
Und da kommt es immer wieder zu falsch positiven oder falsch negativen Testergebnissen.
Die Statistik sagt, etwa 50% der Tests sind falsch.
Logisch – wenn die Leishmanien einfach nur im Körper rum sitzen, aber nichts tun, bilden sich auch keine Antikörper.
Das ist in etwa so, als ob sich ein Einbrecher in Ihrem Schrank versteckt. Wenn der da nur sitzt und sich nicht rührt, werden Sie ihn nicht bemerken und auch keine Gegenmaßnahmen ergreifen.
Falsch positive Tests gibt’s aber genauso oft. Denn Antikörper gegen Leishmanien, Babesien, Ehrlichien und, und, und … ähneln sich sehr.
Da kommt es regelmäßig zu Verwechslungen.
Der einzig sichere Test ist die Untersuchung von Knochenmark oder Lymphflüssigkeit.
Wenn in diesem Leishmanien entdeckt werden, weiß man, dass der Hund welche hat.
Wenn dort keine entdeckt werden, weiß man nur, dass gerade an dieser Stelle in diesem Knochen keine Leishmanien waren.
Das kann man zusammenfassen:
Der Test ist nicht mal das Papier wert, auf dem er steht.
Ungetestet ist ehrlicher
Aber gerade wir Deutschen lieben es doch so, wenn da etwas schwarz auf weiß geschrieben steht.
Genau das machen sich viele Organisationen zunutze.
Man kriegt bei der Adoption des Hundes einen Zettel in die Hand gedrückt auf dem steht: Negativ
Also geht man davon aus, dass der Hund für alle Zeiten und immer negativ ist.
Diese Aussage wird seitens der vermittelnden Organisation auch noch bestärkt. (Man will den Hund ja los werden, um schnellstens den nächsten retten zu können).
Zusätzlich zu den unsicheren Tests kommt noch die Tatsache, dass Leishmaniose eine Inkubationszeit von bis zu sieben Jahren hat.
Es kann also sein, dass ganz lange nach der Vermittlung ein Schub ausgelöst wird.
Der Körbchengeber hat Leishmaniose längst vergessen. Der Tierarzt denkt nicht dran. Die Krankheit wird nicht erkannt.
Und viele Monate später stirbt der Hund.
Auch unsere Hunde werden ab 1 Jahr vor Ausreise getestet.
Aber, wie bereits erwähnt, ein negativer Test bietet keine Sicherheit, da es eine Momentaufnahme ist.
Lediglich, wenn der Hund Leishmaniose-Symptome hat, macht ein Test Sinn.
Dann beschäftigt sich der Körper mit der Krankheit. Dann sind Antikörper nachweisbar.
Und dann liefert der positive Test ein Puzzelteil zur Diagnose.
Wir empfehlen auf jeden Fall für Ihren Schützling eine Tierkrankenversicherung abzuschließen, damit die bestmögliche Behandlung – nicht nur bei Mittelmeererkrankungen – durch den Tierarzt eingeleitet werden kann.
Übertragung
Was ist, wenn Sie einen LM-Hund haben?
Einen, der tatsächlich erkrankt ist.
Besteht dann die Gefahr, dass Sie sich infizieren?
Dass er einen anderen Hund ansteckt?
Nein.
Weder im Blut, im Kot, im Urin, in der Spucke oder der Tränenflüssigkeit sitzen die LM’s.
Aber jedes Mal, wenn Sie im Mittelmeerraum die schönsten Tage des Jahres verbringen, sind Sie potentielles Opfer der Sandmücke.
Denn die Sandmücke sticht Wirbeltiere.
Der Mensch ist ein Wirbeltier.
Etwa 50 % der Menschen auf Ibiza sind LM- positiv.
Etwa 30 – 40 % der Südfranzosen ebenfalls.
Laut WHO gibt es über 12 Millionen mit LM infizierte Menschen. Und jedes Jahr kommen weitere hinzu.
Abschließend
Zum Abschluss möchten wir Ihnen ein paar Fragen stellen.
Unsere Behörden hier in Deutschland reagieren massiv auf Corona, Schweinegrippe, Vogelgrippe, BSE, Schweinepest oder sonstige Krankheiten, die eingeschleppt werden können.
Wenn LM so gefährlich wäre, wie oft behauptet wird, glauben Sie dann nicht, die Behörden hätten längst reagiert?
Hätten wir dann nicht längst ein Importverbot für Auslandshunde?
Hätten wir dann nicht längst ein Verbot mit dem eigenen Hund ins Ausland in Urlaub zu fahren?
Und wäre es dann nicht längst untersagt überhaupt im sonnigen, Sandmückenland Urlaub zu machen?
Warum sieht man im Süden nicht an jeder Straßenecke Hunde liegen, die an LM sterben?
Und wieso gibt es überhaupt noch Hunde in den LM-Gebieten?
Verstehen Sie uns nicht falsch.
LM ist ein Problem.
Das wollen wir nicht verharmlosen.
Wenn man die Krankheit jedoch erkennt und entsprechend behandelt, dann ist sie dass, als was wir sie in der Überschrift betitelt haben:
Ein zahnloses Schreckgespenst.